骨粗鬆症
治療
骨粗鬆症治療の最大の目的は、将来の骨折を予防することにあります!そのため、適切に検査を受け、自分自身の骨粗鬆症のタイプを知る必要があります。現在では、そのタイプによって患者さんそれぞれで治療を選択できるようになりました。少しでも将来の自分への骨の貯金を今から始めていきましょう。
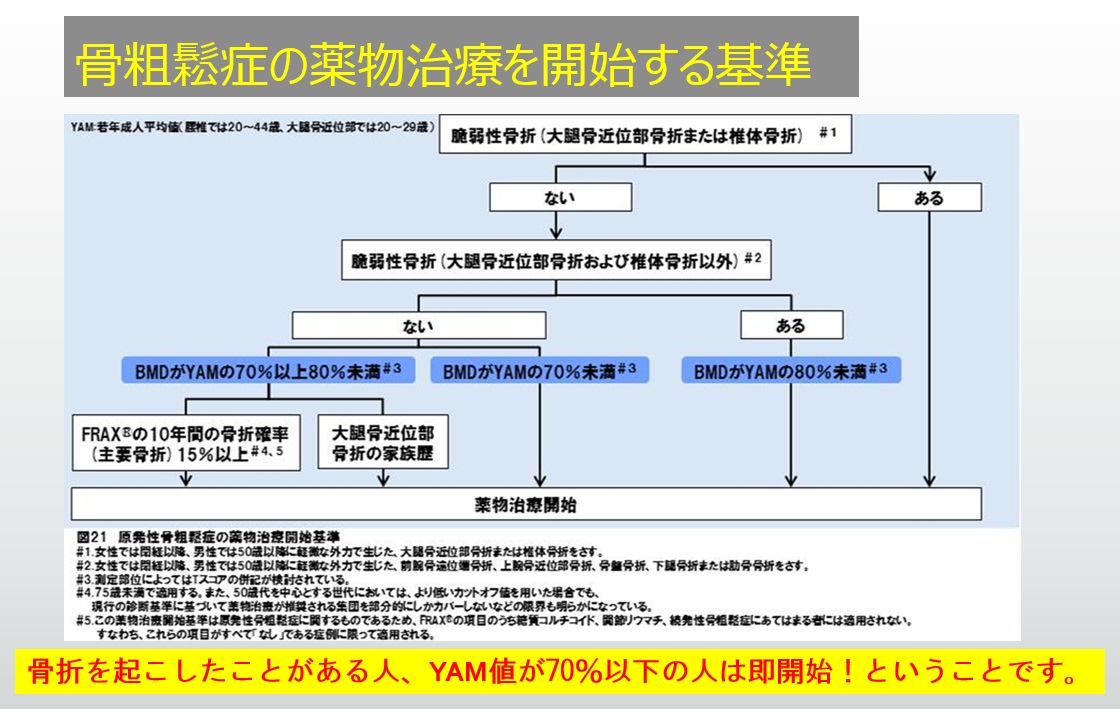
では、どういう人が骨粗鬆症の薬を飲まなければいけないのでしょうか?
I. 薬物療法
骨粗鬆症治療の中心は薬物療法です。しかし、老化によって減ってしまった骨を若いころのように戻す薬はありません。
最近では早期治療により、骨粗鬆症による骨折がかなり防げるようになりました。
よって上記の図でお示ししたように、脆弱性の骨折をおこしたことのある人は、速やか薬物治療を開始することが望ましいのです!
現在使われている薬は、骨の吸収(骨が溶ける)を抑える薬、骨の形成(骨を作る)を助ける薬、吸収と形成の骨代謝を調節する薬の三つに大別できます。
現在治療に使われる主な薬
活性型ビタミンD3製剤
食事で摂取したカルシウムの腸管からの吸収を増す働きがあります。また、骨形成と骨吸収のバランスも調整します。
ビタミンK2製剤
骨密度を著しく増加させませんが、骨形成を促進する作用があり骨折の予防効果が認められています。
ビスフォスフォネート製剤
骨吸収を抑制することにより骨形成を促し、骨密度を増やす作用があります。ビスフォスフォネートは腸で吸収され、すぐに骨に届きます。そして破骨細胞に作用し、過剰な骨吸収を抑えるのです。
骨吸収がゆるやかになると、骨形成が追いついて新しい骨がきちんと埋め込まれ、骨密度の高い骨が出来上がります。
SERM(サーム:塩酸ラロキシフェン)
骨に対しては、エストロゲンと似た作用があり、骨密度を増加させますが、骨以外の臓器(乳房や子宮など)には影響を与えません。閉経後、エストロゲンのバランスが崩れた人に有効です。50代~70代前半くらいまでの女性に使用されることが多いです。
カルシトニン製剤(注射製剤)
骨吸収を抑制する注射薬ですが、強い鎮痛作用も認められています。骨粗しょう症に伴う背中や腰の痛みに対して用いられます。
本格的に骨折が予防できるようになってきました
骨粗しょう症の治療薬は、上記の他にも次々と新しいタイプの薬が登場しています。
PTH製剤(注射製剤) 商品名:フォルテオ、テリボン
骨形成を促進し、骨組みを再構築します。
たとえば、新しい骨をつくる骨芽細胞を活性化させ、骨強度を高める「骨形成促進薬/テリパラチド(副甲状腺ホルモン)」は、骨密度が非常に低いなど重症の患者さんに適した薬です。現在、1日1回患者さんが自分で注射をする皮下注射剤(フォルテオ)と、週1回医療機関で皮下注射(テリボン)とがあります。一生において2年間のみ行える治療です。
デノスマブ(注射製剤) 商品名:プラリア
プラリアの最大の特徴は、6カ月に1回の皮下投与で、優れた骨折抑制効果が確認されていることである。これは今までの「骨粗しょう症」の薬とは全く異なる作用機序の注射薬で、特定の分子に結合する抗体、いわゆる「生物学的製剤」です。現在「骨粗しょう症」に対する薬には、骨を溶かす「骨吸収」を抑える作用と、骨を作る「骨形成」を高める作用の2つのはたらきがありますが、この新しい「プラリア」は前者の作用のみを強く持つ特徴的な薬といえます。
➡大腿骨頚部骨折を起こした人は、もう一方の大腿骨頚部骨折を起こすリスクが非常に高くなります。プラリアはそのリスクを大幅に低下させます!
ヒト化抗スクレロスチンモノクローナル抗体製剤(注射製剤) 商品名:イベニティ
イベニティの最大の特徴は骨形成促進作用と骨吸収抑制作用のデュアルエフェクトを有する新しい治療薬で、骨折のリスクを12カ月間の投与で有意に軽減可能な薬剤です。
イベニティは月1回、12カ月間病院にて看護師が皮下注射する薬剤です。
➡脊椎の圧迫骨折を繰り返し起こしている人には最適です!
ビスフォスフォネート製剤(注射製剤) 商品名:ボンビバ
ボンビバの特徴は、1カ月に1回、1mgを静脈注射で済むことにあります。ビスフォスフォネートの経口製剤では、服用後30分は横にならない、服薬前後に水を除く飲食並びに他の薬剤の経口摂取を避ける、といった規制が必要であるが、ボンビバでは、こうした規制が必要ありません。
➡経口製剤が投与困難な患者でも、注射製剤であれば投与可能である点は大きなメリットとなります。
内服を継続するための工夫・・・
骨粗しょう症治療においては服薬コンプライアンスが悪く、治療開始後1年で、患者さんの5割近くがきちんと薬を服用出来ていないというデータがあります。その原因はさまざまですが、少しでも患者さんが服用しやすくなるように、投与間隔や剤型に工夫が加えられた薬の開発も進んでいます。
たとえば、ビスフォスフォネート製剤ではこれまで主流だった週1回服用に加え、今ではほとんどが4週1回製剤(錠剤・点滴投与)となっています。さらには、高齢者では錠剤が飲みにくい問題に配慮した、経口ゼリー製剤も登場しています。
II. 食事療法
カルシウム、ビタミンD、ビタミンKなど、骨密度を増加させる栄養素を積極的に摂り、骨を丈夫にするのが骨粗しょう症の食事療法です。カルシウムとビタミンDを同時に摂ることで、腸管でのカルシウム吸収率がよくなります。とくに骨吸収を抑制するビスフォスフォネートやSERM製剤では、食事によってカルシウムとビタミンDを摂ることにより、骨形成が促されますので、食事療法は骨密度増加の鍵となります。また、タンパク質の摂取量が少ないと骨密度の低下を助長しますので、食事量が少なくなりがちな高齢者の方は注意しましょう。
栄養やカロリーのバランスがよい食事を規則的に摂るのが、食事療法の基本となります。
カルシウムの必要性
日本人は慢性的なカルシウム不足と言われており、国民健康・栄養調査によると、成人の平均カルシウム摂取量は1日600mg/日(1日に必要な摂取量)を下回っており先進国中では最低レベルと言われています。厚生労働省によるカルシウムの食事摂取基準に照らしあわせてみると、60歳代はほぼ目標量に達しているが、特に20歳~40歳代のカルシウム不足が顕著であるのが解ると思います。
骨粗鬆症の治療ガイドラインでは1日800mgのカルシウムの摂取を勧めていますので、日々の食生活の中で積極的にカルシウムをとることが望ましいとされています。
ビタミンDの必要性
ビタミンDも実は不足しがちです。食品ではシイタケやキクラゲなどの茸類とサケやカジキなどの魚類に多く含まれています。閉経によって女性ホルモンの分泌が低下することの他に、カルシウム不足とビタミンD不足が日本人女性が骨粗鬆症になる原因と言われています。また、食事からのビタミンDが不足したり加齢に伴い肝臓や腎臓での活性化が弱まったりすると、活性型ビタミンDができなくなります。そのため腸管からのカルシウムの吸収量が減り、これが加齢による骨量減少の原因の1つと考えられています。

知ってますか?ビタミンDの豆知識
カルシウムとの関係
カルシウムは食べただけでは骨にはなりません!ビタミンDの活躍がなければ、有効に利用されないのです。食物から摂取されたビタミンDや紫外線をあびて皮膚で作られたビタミンDは体内で活性化され、この活性型ビタミンDがカルシウムの吸収を高めたり、血液中のカルシウム濃度を一定に保つなど、骨にとってプラスのさまざまな働きをしています。
ビタミンKの必要性
ビタミンKは骨へのカルシウム吸着を補助する働きがあります。骨折を有する高齢者では血中ビタミンK濃度が低値であり、ビタミンK不足は骨粗鬆症の発症や進展に関与すると考えられています。

III. 運動療法
骨粗鬆症による骨折のうち、大半が転倒したことによるものです。クリニックでは、転倒予防のため筋力増強、バランス訓練、歩行のバランス、歩行、柔軟の訓練などを行っています。
骨粗鬆症の患者さんは、すでに骨折を起こしていたり、起こしやすくなっていたりします。「運動などしないで安静にしたほうがよいのでは?」と考えるのは大きな間違いです。運動をしないでいると骨は次第に弱くなっていきます。骨に適度な力(主に体重)をかけることで、骨の強さは維持されています。骨に対する運動の効果の現れ方は、一般に運動の時間が長いほど、また骨にかかる力が大きいほど、著しいとされています。しかし、強い運動は運動習慣のない中高年の人には不適です。軽い運動であっても、時間を十分かければ効果があります。体力や骨折のおこりやすさは個人差がありますし、高齢者では他の病気の合併も考えられますので、運動を始める前にまずはご相談下さい。理学療法士が個々の体力など考慮したうえで運動療法を指導させていただきます。